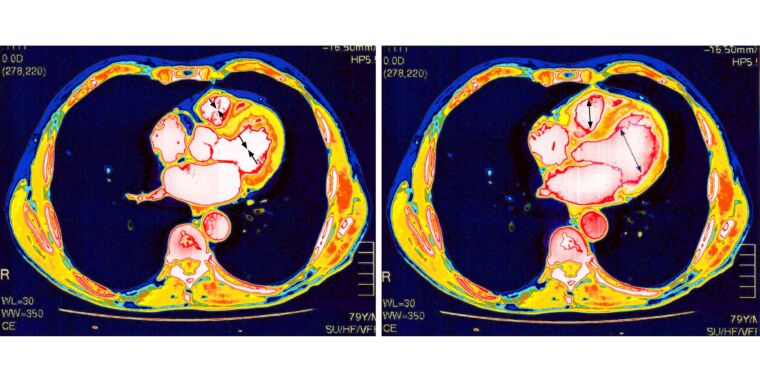
Las vacunas COVID-19 basadas en ARNm han demostrado ser notablemente seguras y efectivas contra la pandemia mortal. Pero, como todas las intervenciones médicas, tienen algunos riesgos. Una es que un número muy pequeño de personas vacunadas desarrollan inflamación en el corazón y alrededor de él, afecciones llamadas miocarditis, pericarditis o la combinación de las dos, miopericarditis. Estos efectos secundarios afectan principalmente a los hombres en la adolescencia y principios de los 20, con mayor frecuencia después de una segunda dosis de vacuna. Afortunadamente, las condiciones suelen ser leves y se resuelven por sí solas.
Con la rareza y la levedad de estas afecciones, los estudios han concluido y los expertos están de acuerdo en que los beneficios de la vacunación superan los riesgos: los adolescentes varones y los adultos jóvenes deben vacunarse. De hecho, es mucho más probable que desarrollen miocarditis o pericarditis por una infección por COVID-19 que por una vacuna contra el COVID-19. Según un gran estudio de 2022 dirigido por investigadores de la Universidad de Harvard y los Centros para el Control y la Prevención de Enfermedades, el grupo con mayor riesgo de miocarditis y pericarditis después de la vacunación (hombres de 12 a 17 años) vio 35,9 casos por 100 000 (0,0359 por ciento) después de una segunda dosis de vacuna, mientras que la tasa fue casi el doble después de una infección por COVID-19 en el mismo grupo de edad, con 64,9 casos por 100.000 (0,0649 por ciento).
Aún así, las condiciones son un poco un rompecabezas. ¿Por qué unos pocos tienen esta complicación después de la vacunación? ¿Por qué parece afectar únicamente al corazón? ¿Cómo se produce el daño? ¿Y qué significa todo esto para las muchas otras vacunas basadas en ARNm que se están desarrollando ahora?
Un nuevo estudio en Science Immunology proporciona una nueva perspectiva. El estudio, dirigido por investigadores de la Universidad de Yale, se sumergió profundamente en las respuestas inmunitarias de 23 personas, en su mayoría hombres y con edades comprendidas entre los 13 y los 21 años, que desarrollaron miocarditis y/o pericarditis después de la vacunación.
Posibilidades de sondeo
Desde que se notó por primera vez el raro fenómeno, los inmunólogos y otros expertos han planteado la hipótesis de que la vacuna podría estar estimulando varias respuestas inmunitarias aberrantes que explicarían los corazones inflamados, como una respuesta autoinmune o una reacción alérgica. Y el nuevo estudio descarta algunos de ellos.
Los investigadores utilizaron muestras de sangre de un subconjunto de pacientes para observar las respuestas inmunitarias y compararlas con las de los controles vacunados emparejados. Primero compararon los anticuerpos contra el SARS-CoV-2 y no encontraron evidencia de respuestas de anticuerpos «sobreexuberantes» o mejoradas contra el virus que pudieran explicar la miocarditis y la pericarditis. Las respuestas de anticuerpos anti-SARS-CoV-2 en los dos grupos fueron comparables, y los pacientes con la afección cardíaca tuvieron respuestas de anticuerpos comparables, si no ligeramente atenuadas.
Luego, los investigadores buscaron autoanticuerpos, es decir, anticuerpos estimulados por la vacuna que están mal dirigidos contra el cuerpo de una persona en lugar del virus. Utilizaron una herramienta de detección establecida para buscar autoanticuerpos contra más de 6,000 proteínas y moléculas humanas. Los investigadores se centraron en más de 500 de las sondas relacionadas con el tejido cardíaco. No encontraron un aumento relativo en el número de autoanticuerpos en comparación con los controles, lo que sugiere que era poco probable una respuesta autoinmune.
Luego, los investigadores adoptaron un enfoque amplio e imparcial para comparar los perfiles de las respuestas inmunitarias entre los pacientes y los controles. Encontraron firmas inmunitarias distintas entre los dos grupos, con pacientes que mostraban niveles elevados de sustancias químicas de señalización inmunitarias (citoquinas) que están relacionadas con la inflamación sistémica aguda. Y esas citoquinas estuvieron acompañadas de elevaciones correspondientes en las respuestas celulares inflamatorias, particularmente las células T citotóxicas. Además, los perfiles de expresión génica de esas células T mostraron el potencial de causar daño al tejido cardíaco.
preguntas persistentes
En conjunto, los investigadores concluyeron que la explicación más probable es que en estos casos raros de miocarditis y pericarditis, la vacuna estimula una respuesta inflamatoria generalizada y vigorosa que conduce a la inflamación y daño del tejido cardíaco.
“Los sistemas inmunológicos de estos individuos se aceleran demasiado y producen respuestas celulares y de citocinas en exceso”, dijo en un comunicado la autora principal del estudio, Carrie Lucas, profesora de inmunobiología en Yale.
Si bien el estudio ofrece una posible respuesta al «cómo», no responde todas las preguntas, incluidos algunos de los por qué, como ¿por qué los hombres jóvenes? ¿Y por qué el corazón? Los investigadores señalan que los hombres jóvenes, particularmente en la adolescencia tardía, son el grupo más común de desarrollar miocarditis en general, por cualquier causa. Los expertos médicos no saben por qué sucede esto, pero tienen la hipótesis de que se debe a una combinación de factores ambientales, genéticos y hormonales, en particular, testosterona. En cuanto a por qué el corazón parece estar dañado de manera única, la coautora Akiko Iwasaki, también profesora de inmunobiología en Yale, especuló que podría deberse a que el corazón funciona constantemente y tiene un potencial limitado para la regeneración de tejidos, por lo que es más susceptible a la inflamación.
Por último, no está claro qué exactamente en la vacuna está desencadenando la respuesta inflamatoria reforzada: las nanopartículas lipídicas en las vacunas que transportan el ARNm del SARS-CoV-2 o el propio ARNm del SARS-CoV-2. La evidencia preliminar sugiere que ambos componentes pueden desencadenar respuestas inflamatorias por sí solos. Los autores plantean la hipótesis de que los dos componentes pueden estar trabajando juntos para producir la respuesta exagerada, pero los investigadores necesitarán más datos e investigaciones para comprender esto y optimizar aún más el perfil de seguridad de las vacunas.
Por ahora, el hallazgo de que una respuesta inflamatoria está detrás de los casos puede ayudar a guiar el tratamiento y la prevención. Un estudio canadiense del año pasado sugirió que extender el intervalo entre las dosis de la vacuna de ARNm puede reducir las posibilidades de miocarditis y pericarditis en hombres jóvenes. Pero, el nuevo estudio puede brindar algo de alivio cuando ocurre: la inflamación que se resuelve por sí sola es menos preocupante que una respuesta autoinmune difícil de tratar.